Stephen Seiler est professeur d’université et chercheur en physiologie du sport. Il a proposé une hiérarchisation de huit facteurs, classés par ordre d’importance, qui favorisent la performance en endurance. Cette approche met l’accent sur la simplicité, la régularité et la gestion intelligente des intensités.
Fréquence et volume d’entraînement (les fondations
La base de la pyramide repose sur la fréquence et le volume d’entraînement. De nombreuses études montrent une forte corrélation entre ces deux paramètres et la performance. La progression à long terme dépend avant tout de la continuité.
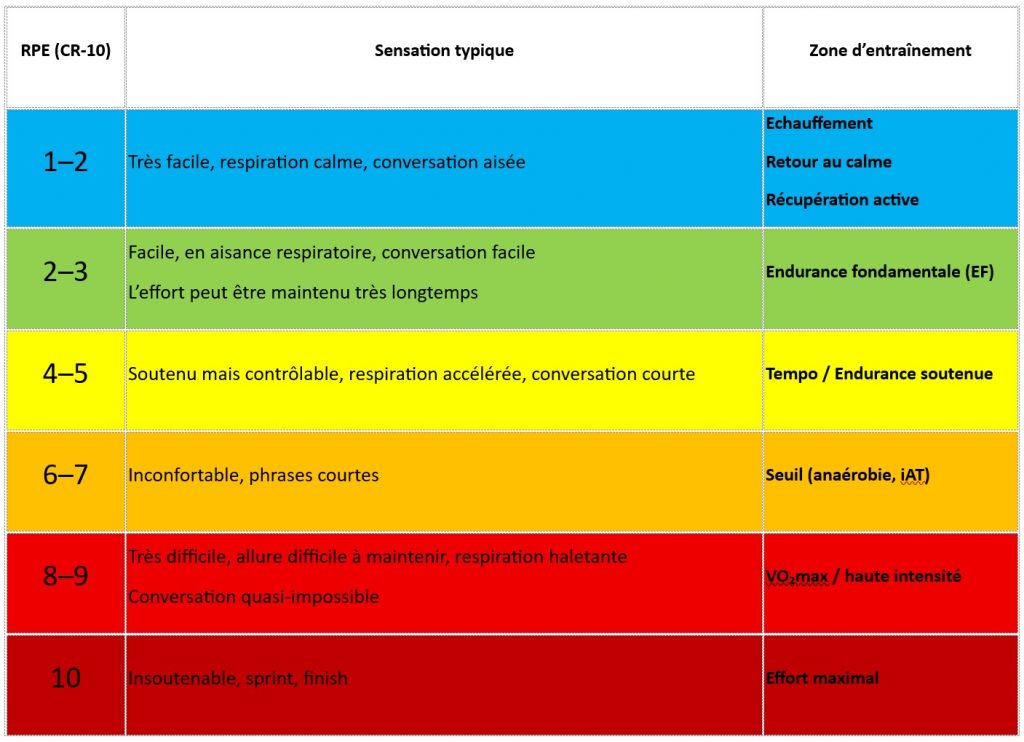
Pour cumuler du volume et de la fréquence, une grande partie de l’entraînement doit être réalisée à basse intensité , sous le seuil ventilatoire 1 (VT1). À cette intensité, l’effort est confortable : la respiration est aisée et la conversation possible.
La basse intensité permet d’accumuler du volume tout en limitant la fatigue et les blessures. Un sportif qui ne se blesse pas est un sportif qui peut s’entraîner régulièrement.
Dans cette logique, augmenter la fréquence des séances est souvent plus sûr que d’allonger brutalement la durée des séances (il est préférable de courir 4 fois 1h que 2 fois 2h ou 1 fois 4h par semaine).
Les adaptations physiologiques associées à la basse intensité sont nombreuses :
- Amélioration de la fonction cardiaque (augmentation du volume d’éjection systolique)
- Meilleure capillarisation musculaire (apports accrus en oxygène et en nutriments)
- Augmentation du nombre et de la taille des mitochondries (centrales énergétiques de la cellule)
- Amélioration de la coordination motrice à faible allure
- Renforcement musculaire et tendineux
Le travail à haute intensité
Le deuxième facteur clé concerne le travail à haute intensité . Une partie du volume d’entraînement, généralement une à deux séances par semaine, doit être effectuée au-dessus du seuil ventilatoire 2 (VT2), sous forme de séances de fractionné.
Il est important de rappeler que la haute intensité a un coût de récupération élevé et doit donc être utilisée avec parcimonie.
Le travail à haute intensité permet de :
- Augmenter le VO₂max (critère majeur de performance en endurance)
- Améliorer la ventilation respiratoire
- Augmenter la capillarisation musculaire et la densité mitochondriale
- Stimuler le recrutement des fibres musculaires rapides
- Augmenter la production de lactate, son utilisation et sa tolérance
- Améliorer l’économie de course (coordination inter- et intramusculaire, rigidité musculo-tendineuse – elle permet de réduire le cout énergétique à une vitesse donnée)
La distribution des intensités
La distribution des intensités correspond à la manière de répartir les différentes zones d’effort sur le volume total d’entraînement.
Stephen Seiler propose une lecture simple en trois zones, définies autour de deux seuils ventilatoires :
- Zone 1 : sous le VT1 — intensité facile, conversation possible (majorité du volume)
- Zone 2 : entre VT1 et VT2 — intensité modérée à élevée (tempo / seuil), coûteuse si pratiquée trop fréquemment
- Zone 3 : au-dessus du VT2 — intensité sévère, proche du VO₂max (part très réduite du volume)
Un constat fréquent est que de nombreux athlètes passent trop de temps dans une « zone grise » (zone 2 chronique). Cette zone est coûteuse en énergie, créer de la fatigue pour des adaptations physiologiques faibles. L’objectif n’est pas de supprimer cette zone, mais d’éviter qu’elle devienne la norme quotidienne.
Voici 2 modèles de répartition couramment utilisés :
- Modèle polarisé : environ 80 % en Zone 1 et 20 % en Zone 3
- Modèle pyramidal : environ 70 % en Zone 1, 25 % en Zone 2 et 5 % en Zone 3
La périodisation annuelle
La périodisation concerne l’organisation de l’entraînement sur l’année ou plusieurs années. En fonction des objectifs principaux et secondaires, des qualités spécifiques doivent être développées à travers différents cycles : phases de charge, phases de récupération, pics de forme et affûtage avant les compétitions.
Selon Seiler, la périodisation est importante, mais moins déterminante que la fréquence, le volume, la haute intensité et la distribution des intensités . Son efficacité dépend surtout de la capacité à maintenir la régularité de l’entraînement et à gérer la fatigue sur le long terme.
Des stratégies complexes de périodisation ne peuvent pas compenser une base insuffisante en volume ou en constance.
La micro-planification
La micro-planification correspond à l’organisation des séances au sein des semaines et des cycles. Elle doit être personnalisée. Elle doit prendre en compte les contraintes personnelles et professionnelles tout en respectant les principes fondamentaux de la récupération.
La récupération et la forme peuvent être évaluer par des questionnaires (questionnaire de Hooper) pour suivre la charge interne des sportifs afin d’être sûr que les séances sont bien assimilées.
La charge d’entraînement doit être ajustée en fonction des retours de l’athlète (fatigue perçue, sensations, performances), afin d’optimiser les adaptations et de limiter les risques de surmenage ou des blessures.
Les gains marginaux
Les gains marginaux interviennent une fois que l’ensemble des facteurs précédents est optimisé. Ils incluent notamment :
- L’entraînement en hypoxie
- L’entraînement en conditions de chaleur
- La mise en place de stratégies nutritionnelles spécifiques.
Ces leviers peuvent apporter des adaptations supplémentaires, mais ne remplacent jamais une base solide en volume, régularité et intensité bien répartie.
Le pacing
Le pacing correspond à la gestion de l’allure, de la puissance ou de l’intensité sur l’ensemble d’une épreuve ou d’une séance d’entraînement. Il se travaille à travers des séances d’allure spécifique et/ou des situations proches des exigences de la compétition visée.
En endurance, la performance dépend autant des capacités physiologiques que de la capacité à répartir l’effort de manière optimale dans le temps.
Un bon pacing permet de :
- Maximiser la performance pour un coût énergétique donné
- Retarder l’apparition de la fatigue
- Éviter les dérives métaboliques précoces (accumulation excessive de lactate, épuisement du glycogène, hyperventilation) qui entraîneront l’obligation de diminuer de manière importante la vitesse pour pouvoir terminer la course.
Un départ trop rapide se paie souvent double, voire triple, en fin d’épreuve.
L’affûtage
L’affûtage correspond à la période précédant la compétition. Quelques jours à quelques semaines avant l’objectif, une réduction progressive de la charge d’entraînement est nécessaire, en jouant sur le volume, la fréquence et l’intensité.
L’objectif est d’arriver le jour J dans un état optimal de fraîcheur physique et mentale , tout en conservant les adaptations acquises, afin de maximiser la performance.
Sources :
https://www.researchgate.net/publication/310725768_Seiler’s_Hierarchy_of_Endurance_Training_Needs
Formation à distance pour les professionnels de santé : https://buildyourperf.fr/#formation